がんの遺伝について
 がんは、加齢・紫外線・喫煙・飲酒・食事・感染・ホルモンなどの環境因子によって生じますが、いくつかのがんは遺伝的要因が発症に強く関与していることがわかってきており、こうした遺伝性のがんは遺伝性腫瘍と呼ばれています。
がんは、加齢・紫外線・喫煙・飲酒・食事・感染・ホルモンなどの環境因子によって生じますが、いくつかのがんは遺伝的要因が発症に強く関与していることがわかってきており、こうした遺伝性のがんは遺伝性腫瘍と呼ばれています。
当院では、遺伝性腫瘍に関する遺伝カウンセリングを行っています。臨床遺伝専門医および遺伝性腫瘍専門医が遺伝性のがんに対する詳細なリスク評価を行います。当院では、リスクに合わせた効果的な予防、早期発見に有効な検診など、遺伝カウンセリング後のフォローも丁寧に行っており、がんが発見された際にも速やかに最適な治療へつながるようにしています。
遺伝性腫瘍が疑われるのは、ご家族の母方または父方の家系で下記に当てはまるケースです。
- 50歳未満など比較的若くしてがんにかかった方がいる
- がんにかかった方が複数いる
- 何度もがんにかかった方、様々な部位にがんができた方がいる
こうした場合は、ご自分もがんになりやすい遺伝子を引き継いでいる可能性があります。リスクを知りたい、不安があるといった場合には、遺伝カウンセリングについてお気軽にご相談さくだい。
遺伝性腫瘍の特徴
細胞は分裂・増殖して増えますが、寿命が近づくとそれ以上分裂・増殖できなくなり、本来備わっている機能と役割を終え、死に絶えます。腫瘍とは、細胞が何らかのきっかけで性格を変えて、その役割や機能を果たさずに、死なずに無限に増殖するようになった状態を指します。このうち、増殖はするけれども、その場に留まって原則として周囲に悪影響を及ぼさないものを良性腫瘍 (いわゆるできもの)と呼び、血管やリンパ管にのって他の臓器へ転移し、周囲の臓器を破壊しながら増殖するものが悪性腫瘍 (いわゆるがん)と呼びます。
細胞の分裂・増殖には遺伝子が関与しており、これらの遺伝子異常により細胞の分裂・増殖が過剰になり、制御できなくなることで腫瘍 (がん)が発症します。
がんの発症に関わる遺伝子には、がん遺伝子とがん抑制遺伝子があります。
がん遺伝子とがん抑制遺伝子は、それぞれ自動車のアクセルとブレーキに例えられます。
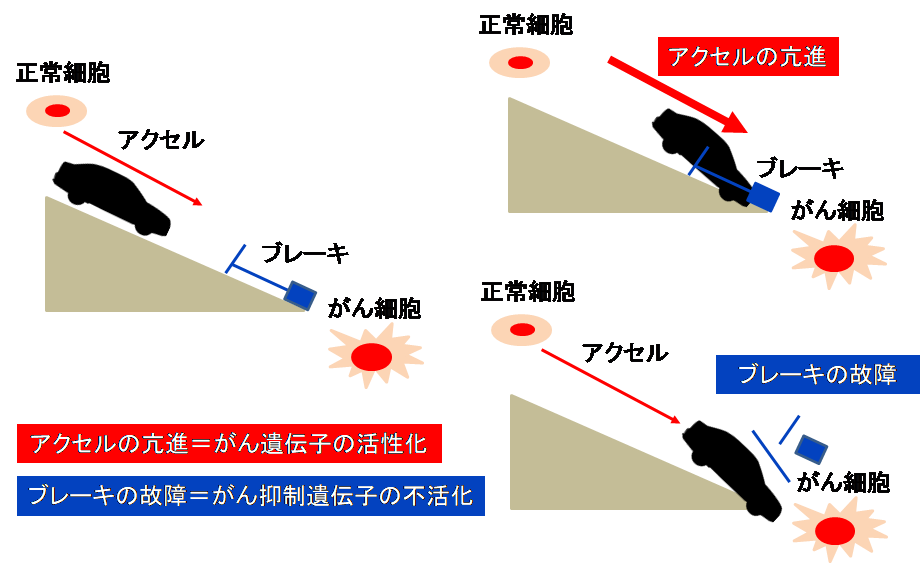
アクセルとブレーキの働きが正常であれば事故に至らないように、これらの遺伝子の働きが正常であれば、発がんしません。
がんの発症には、がん遺伝子の活性化 (アクセルの亢進)と、がん抑制遺伝子の不活化 (ブレーキの故障)が関与します。
通常のがんは、主にがん遺伝子の活性化によって発症すると考えられます。この場合は喫煙・飲酒・運動などの生活習慣をはじめ、紫外線などの発がん物質への曝露などが原因となり、がん抑制遺伝子 (ブレーキ)の働きを上回ることで、がんの発症 (事故)に至ります。
加齢はがん遺伝子の活性化、がん抑制遺伝子の不活化の両方を生じます。長年に亘る生活習慣および発癌物質への曝露と、加齢によるがん抑制遺伝子の機能低下により、発がんに至ります。高齢者にがん患者さんが多いのはそのためです。
これに対し遺伝性腫瘍の場合は、先天的ながん抑制遺伝子の変異により、もともと体質的にがん抑制遺伝子の働きが弱く、がんを発症します。すなわち、アクセルは通常通りであっても (発がん物質への曝露があまりない、生活習慣に大きな問題がない)、ブレーキの働きが弱いために、がんを発症します (事故に至ります)。紫外線、大気汚染物質、食物の保存料などをはじめ、誰しもが毎日の生活の中で発がん物質に暴露されています。それでもがん抑制遺伝子 (ブレーキ)のおかげで発がん (事故)せずに済んでいますが、日常生活上一般的と思われる少量程度の発がん物質への曝露であっても、ブレーキが故障していることでがんを発症します。そのため、通常であれば、発がん物質への曝露や生活習慣の長期的な蓄積により、比較的高年齢で単一の臓器に発症するがんが、若い年代で発症し、1人の患者さんにおいて様々な臓器に発生したりします。さらに、がん抑制遺伝子の働きは生まれつきの体質であり、この体質を親子や兄弟などの血縁者間で共通して持つことにより、親族にがんに罹った方が多い (いわゆるがん家系)などの特徴があります。
その一方で、遺伝性腫瘍は、遺伝子変異をもっている方が必ずしも発症しない (不完全浸透と言います)、発症には環境要因と遺伝要因の相互作用で生じる等の特徴があります。この特徴を元に適切なリスク評価を行い、遺伝性腫瘍に特化した健診 (サーベイランスと言います)を適切に受けていただくことで、がんの早期発見・治療が可能です。
産婦人科領域でよく知られている遺伝性腫瘍には、遺伝性乳がん卵巣がん (HBOC: Hereditary Breast and Ovarian Cancer)とリンチ症候群があります。
遺伝性乳がん卵巣がん (HBOC)
遺伝性乳がん卵巣がん (HBOC)は、がん抑制遺伝子であるBRCA1とBRCA2の遺伝子に変異 (病的バリアント)があることで発症します。これにより、乳がんや卵巣がんの発症リスクが大幅に高くなります。また、乳がんや卵巣がんのみならず、膵臓がんや胃がんをはじめ、男性では前立腺がんの発症リスクが高まることが知られています。HBOCは、乳がん全体の約5%、卵巣がん全体の10~15%にみられるとされます。
(https://cgm.hsc.okayama-u.ac.jp/hboc-ch2/. 岡山大学大学院医歯薬学総合研究科 臨床遺伝子医療学)
(https://johboc.jp/wp/wp-content/uploads/2022/02/hboc_ver_2022_1.pdf JOHBOCホームページ. 遺伝性乳癌卵巣癌 (HBOC)をご理解いただくために)
(https://shiritai-hboc.jp 正しく知りたい 遺伝性乳がん卵巣がん Myriad genetics)
HBOCの診断基準として
- 45歳以下発症の乳がん
- 両側の乳房に発症した乳がん、片側の乳房に複数回発症した乳がん
- 60歳以下発症のトリプルネガティブ (女性ホルモン受容体の発現が陰性)の乳がん
- 男性乳がん
- 血縁者に乳がん、卵巣がん癌、膵がん患者がいる乳がん (発症年齢を問わない)
- 原発性卵巣・卵管・腹膜がん患者 (発症年齢や家族歴を問わない)
- 原発性膵がん患者 (発症年齢や家族歴を問わない)
- 血縁者に卵巣がん、50歳以下発症の乳がんがいる前立腺がん患者
等が挙げられ、これらの基準に該当する場合は、BRCA1およびBRCA2の遺伝子検査が考慮されます。
HBOC患者さんの乳がん、卵巣がんの発症リスクは以下の通りです。
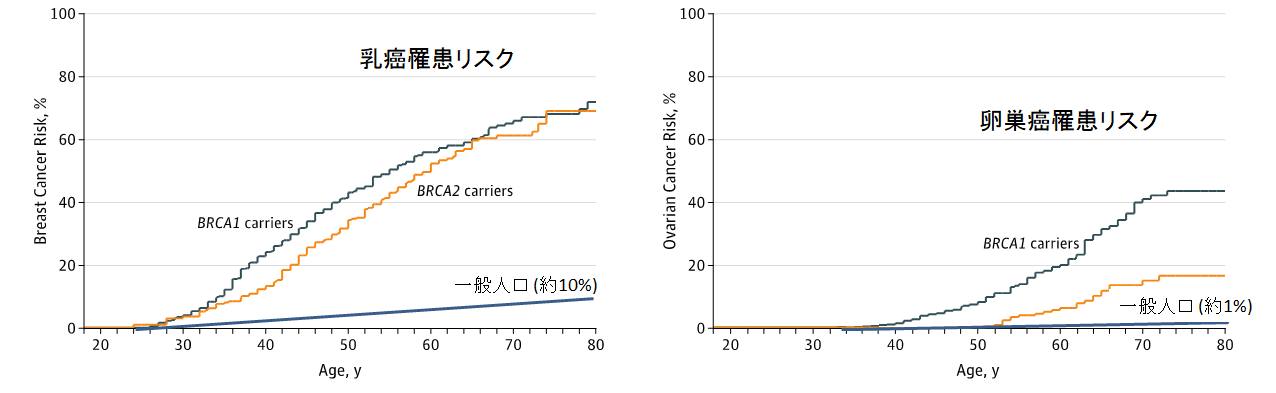
(Kuchenbaecker K, Antoniou A et al. JAMA 2017より引用・改変)
一般人口での乳がん、卵巣がんの一生涯における発症リスクはそれぞれ約10%、約1%とされます。これらと比較し、乳がんはBRCA1, BRCA2のいずれにおいても、遺伝子変異を持つ方では一生涯で全体の約8割の方がかかるとされます。卵巣がんに関しては、BRCA1の変異では約40%、BRCA2の変異では約20%の方がかかるとされます。
HBOCと診断された場合、乳がんに対しては、①18歳頃から乳房の自己検診を行う、②25歳からは、半年~1年に1回の頻度で視触診、乳房MRI、マンモグラフィ検査を受ける、等の対策が推奨されます。
卵巣がんの場合は、健診による早期発見・治療ができないため、がんを発症する前に予防的に両方の卵管と卵巣を摘出すること (リスク低減卵管卵巣摘出術)が考慮されます。具体的には、妊娠出産の予定がない、あるいは終了後で35-40歳頃を目処に行うことが推奨されます。BRCA2遺伝子変異の方では45-50歳前後までの待機も考慮されます。この手術により卵巣がんのリスクは大幅に減少するとされますが、早期に閉経となるため、ホットフラッシュなどの更年期症状をはじめ、脂質異常症、高血圧、糖尿病、骨粗鬆症などのリスクが高まります。従って、HBOCの方は、ご自身の各ライフステージに合わせて、長期的かつ綿密な管理が必要になります。
リンチ症候群
リンチ症候群は、がん抑制遺伝子であるミスマッチ修復遺伝子に変異 (病的バリアント)があることで発症します。これにより、大腸がんをはじめ、女性では子宮体がんの発症リスクが高まります。全大腸癌の約2~4%、子宮体がんの約5%がリンチ症候群であると言われています。また、胃がんや膵臓がんをはじめ、腎盂尿管がん、皮膚がん、脳腫瘍などの発症リスクが高まることが知られています。
通常の子宮体がんは、卵胞ホルモン (エストロゲン)の過剰が発症に関わるため、肥満傾向の方で閉経前後に発症することが多いです。これに対し、リンチ症候群の子宮体がんの場合は、エストロゲンの過剰があまり関与しないとされ、肥満を伴わず若い年代で発症する傾向にあります。さらに、通常の子宮体がんは、子宮体部 (赤ちゃんが育つ場所)に発症しますが、リンチ症候群では子宮峡部 (きょうぶ)といい、頸部と体部の間に発生することがあります。また、卵巣がんを同時発症することもあります。
なお、リンチ症候群と診断された場合は、以下のように各臓器の定期検診 (サーベイランス)が推奨されます。
| 部位 | 方法 | 開始年齢 | 検診間隔 |
|---|---|---|---|
| 大腸 | 大腸内視鏡 | 20~25歳 | 1~2年ごと |
| 子宮内膜 卵巣 |
婦人科検診 経腟超音波検査 腫瘍マーカー (CA125)測定 |
25~30歳 | 1~2年ごと |
| 胃 | 上部消化管内視鏡 | 30~35歳 | 1~2年ごと |
| 尿路 | 経腹超音波検査 尿細胞診 |
30~35歳 | 1~2年ごと |
リンチ症候群の詳細はこちらもご参照ください。
遺伝カウンセリングについて
遺伝カウンセリングでは、最初に「がんの家族歴」を詳細に伺います。がんの家族歴は、本人と血縁者のがんの発生状況であり、発症部位や診断された年齢もわかる範囲でお伝え下さい。この家族歴から、臨床遺伝専門医および遺伝性腫瘍専門医が遺伝性腫瘍の可能性を評価します。遺伝性腫瘍の疑いが強い場合には、発症する可能性のあるがんについて丁寧にご説明します。また、より精度の高い評価のために遺伝学的検査を提案することがありますが、検査を受けるかどうかはご本人の重要な選択であり、こちらから強く勧めることはありません。
家族歴による評価をもとに、新たにがんが生じるリスク、他の部位にがんが生じるリスクを評価し、効果的な予防や早期発見につながる適切な検診方法・頻度などについてお伝えします。また、がんになった場合の治療に関しても選択肢やリスクなどについてわかりやすくお伝えしています。血縁者のリスクについても家族歴によってある程度の評価が可能です。
高リスクであることが判明した場合、予防や検診だけでなく、将来設計を見直すなど様々なお悩みが生じることがあります。結婚や出産、仕事、居住環境や保険など多くの問題が関与しますが、そうした際に最適な選択をするために遺伝カウンセリングで相談することが可能です。デリケートな問題も多いと思いますが、遺伝カウンセリングでは個人情報を厳密に管理し、プライバシーに十分配慮して専門医が親身にお話を伺っています。安心して気兼ねなくご相談ください。
*遺伝性腫瘍のカウンセリングには30分~1時間のお時間を頂いております。ご希望される方はお電話でのご予約を承ります。
*遺伝性腫瘍に関するより詳細なリスク評価、遺伝学的検査のため、必要な方には、国立病院機構東京医療センター 遺伝診療科など、他の高次医療機関へご紹介させていただきます。
なお、遺伝性腫瘍に関する学会・論文発表、講演会などを積極的に行っています。
カウンセリング費用 / 遺伝学的検査費用
| カウンセリング費用(初診、1時間まで) | 10,000円 |
|---|---|
| カウンセリング費用(再診、1時間まで) | 5,000円 |
| カウンセリング費用(時間延長、30分ごと) | 5,000円 |
| * BRCA 1/2遺伝子スクリーニング検査 | 180,000円 |
| ミスマッチ修復遺伝子スクリーニング検査 | 140,000円 |
| ** ミスマッチ修復遺伝子 MLPA法 | 75,000円 |
| *** シングルサイト検査 1サイト | 50,000円 |
| シングルサイト検査 2サイト | 65,000円 |
| シングルサイト検査 3サイト | 80,000円 |
*当クリニックで実施するBRCA 1/2遺伝子スクリーニング検査は自費診療となります。(HBOCの診断基準を満たすがん罹患者に対するHBOCの診断目的や、がん薬物療法の有効性を予測する目的として実施されるBRCA 1/2遺伝子の検査は保険収載されております。ご自身のがんの発症状況や家族歴などの情報から、保険で実施可能と判断された場合は、他の高次医療機関をご紹介いたします。)
**遺伝子変異 (病的バリアント)のうち、遺伝子配列の小さな変化やずれを伴う場合は通常のスクリーニング検査で検出可能ですが、中には配列の大きな欠損を伴う場合があり、この場合は通常のスクリーニング検査では検出できない場合があるため、MLPA法 (Multiplex Ligation-dependent Probe Amplification)という方法で解析を行います。
*** 血縁者にHBOCやリンチ症候群などの遺伝性腫瘍と診断された方がおり、遺伝子の配列や構造変化が既に分かっている場合、その変化を来した箇所のみ解析することで、ご自身が同様の遺伝子変化を有しているか否かを調べることができます。この検査をシングルサイト検査と呼びます。通常のスクリーニング検査より安価に実施可能です。なお、解析する箇所の数に応じて、1か所 (1サイト)ですと50,000円、2か所 (2サイト)ですと65,000円、3か所 (3サイト)ですと80,000円となります。